Epilepsija gydymas
Epilepsija
Epilepsija, tai liga sukelianti sutrikimus elektrinėje smegenų veikloje, kurie išprovokuoja traukulius. Šia liga serga apie 1% populiacijos. Epilepsiją sukelia ilgalaikiai pakitimai smegenų audinyje, kurie gali atsirasti po traumos, infekcijos, augimo ar metabolinių sutrikimų. Prieštraukuliniai vaistai yra veiksmingi gydant daugelį pacientų. Bet trečdaliui sergančiųjų medikamentai neužtikrina visiškos traukulių kontrolės. Kadangi traukuliai yra nenuspėjami daugumai pacientų tenka atsisakyti savo mėgstamos veiklos bei trikdo kasdienę veiklą. Nustačius aiškų epilepsijos priepuolius generuojantį židinį galvos smegenyse, jį pašalinus galima epilepsijos priepuolius visai nutraukti ar sumažinti jų dažnį. Pacientams, kuriems nepavyksta užtikrinti patikimos traukulių kontrolės vaistais, ar epileptogeninį židinį šalinančia operacija vienas iš gydymo variantų gali būti neurostimuliatoriaus implantavimas, kuris sumažina traukulius stimuliuodamas klajoklį nervą, ar giliąsias smegenų struktūras.
Plačiau apie epilepsiją
Epilepsija tai centrinės nervų sistemos liga, kurios metu pakinta neuronų elektrinis aktyvumas. Pakitęs elektrinis aktyvumas sutrukdo normalią smegenų veiklą, sukelia traukulius, neįprastus pojūčius ir elgesį. Simptomai yra individualūs ir labai skirtingi, vieniems traukuliai gali pasireikšti tiesiog žvilgsnio sustingimu kelioms sekundėms, o kitiems gali imti trūkčioti ir galūnės. Maždaug 1 iš 26 žmonių JAV suserga sutrikimu sukeliančiu traukulius. Apie 10% žmonių nors kartą gyvenime patiria neišprovokuotą traukulių epizodą, tačiau vienas epizodas dar nereiškia epilepsijos. Norint nustatyti epilepsiją reikalingi bent du spontaniški traukulių epizodai. Net ir silpni traukulių epizodai reikalauja gydymo, kadangi jie gali tapti labai pavojingais vairuojant ar plaukiojant. Gydymas medikamentais, padeda sukontroliuoti traukulius 80% sergančiųjų epilepsija. Pastaruoju metu, gerėjant diagnostinėms priemonėms dažnėja chirurginio epilepsijos gydymo atvejų.
Priežastys
Maždaug pusės epilepsijos atvejų priežastis nėra žinoma, o kitai pusei ligą galėjo sukelti keletas faktorių:
- Genetinis polinkis. Kai kurie epilepsijos tipai, kurie klasifikuojami pagal traukulių pobūdį ar lokalizaciją smegenyse, yra paveldimi. Todėl yra tikėtina, kad egzistuoja genetinis polinkis susirgti epilepsija. Mokslininkai rado ryšį tarp kai kurių epilepsijos tipų ir specifinių genų, tačiau yra manoma, kad iki 500 genų gali būti susiję su epilepsiją. Manoma, kad daugumai ligonių epilepsijos priežastis yra genetinė.
- Galvos trauma. Galvos trauma, patirta automobilio avarijos metu ar kitomis aplinkybėmis, gali sukelti epilepsiją.
- Galvos smegenų pažeidimai. Epilepsiją gali sukelti ir kiti galvos smegenų pažeidimai, tokie kaip augliai ar insultas. Insultas yra dažniausia epilepsijos priežastis suaugusiems ligoniams, kurių amžius yra virš 35 metų.
- Infekcinės ligos. Infekcinės ligos, kaip meningitas, AIDS, virusinis encefalitas taip pat gali sukelti epilepsiją.
- Prenatalinė trauma. Kūdikių smegenys dar nėra pilnai susiformavusios todėl yra ypač jautrios nėštumo metu patirtoms galvos smegenų traumoms, kurias gali sukelti keli skirtingi faktoriai, pavyzdžiui: motinos infekcija, prasta motinos mityba ar deguonis trūkumas. Šie ląstelių lygyje atsirandantys pažeidimai gali sukelti epilepsiją ar cerebrinį paralyžių.
- Psichomotorinės raidos sutrikimai. Epilepsija gali būti susijusi su kai kuriais psichomotorinės raidos sutrikimais, kaip autizmas ar neurofibromatozė.
Riziką susirgti epilepsija didina: epilepsijos atvejai šeimoje, galvos traumos, insultas, demencija, nervų sistemos infekcijos, traukuliai vaikystėje. Epilepsija dažniausiai pasireiškia vaikystėje arba vyresniems negu 60 metų.
Simptomai
Kadangi epilepsiją sukelia pakitęs smegenų ląstelių aktyvumas, traukuliai gali paveikti bet kurį procesą, kurį koordinuoja centrinė nervų sistema. Traukuliai gali prasidėti aura, kuomet epilepsijos priepuolis plisdamas smegenų zonomis jas aktyvuoja ir sukelia įvairius neurologinius, psichomotorinius pokyčius ir pareina į priepuolio fazę. Visa priepuolio eiga gali pasireikšti kaip:
- Laikinas pasimetimas
- Sustingęs žvilgsnis
- Nekontroliuojami rankų ir kojų trūkčiojimai
- Sąmonės ar suvokimo netekimas
- Psichologiniai simptomai
Simptomai priklauso nuo epilepsijos tipo. Dažniausiai, tas pats asmuo turės visada tokius pačius požymius kartojantis priepuoliams. Epilepsija yra klasifikuojama į židininę ir generalizuotą, pagal tai kaip lokalizuojasi patologinis elektrinis aktyvumas smegenyse priepuolio metu.
Traukuliai, kuomet pakitęs smegenų aktyvumas yra tik vienoje lokalizacijoje, tai yra neplinta į kitą smegenų pusrutulį, vadinami židininiais. Jie skirstomi į dvi kategorijas: židininiai traukuliai be sąmonės netekimo ir židininiai traukuliai su sąmonės netekimu. Šie traukuliai dažnai supainiojami su kitais neurologiniais sutrikimais, tokiais kaip migrena ar narkolepsija. Neretai prieš traukulius ligoniams pasireiškia auros, kurių metu gali pasikeisti emocijos, mąstymo pobūdis, uoslė, skonis garsai, jei gali pasireikšti kaip mirksinčios šviesos ar skambesys ausyse. Jeigu priepuolio metu pacientas praranda sąmonę, jis gali žiūrėti tiesiai ir į nieką nereaguoti arba kartoti tą patį veiksmą, trinti rankomis, kramtyti, vaikščioti ratu.
Traukuliai, kuomet pakitęs smegenų aktyvumas įtraukia visas smegenų zonas, vadinami generalizuotais. Toniniai traukuliai sukelia raumenų susitraukimą, dažniausiai apima nugaros, rankų, kojų raumenis. Atoniniai traukuliai sukelia raumenų atsipalaidavimą ir jų metu žmonės dažniausiai staiga susmunka ant žemės. Kloniniai traukuliai sukelia ritmišką raumenų trūkčiojimą, dažniausiai apima veido, kaklo ir rankų raumenis. Miokloniniai traukuliai dažniausiai pasireiškia kaip staigus rankų ar kojų sutrūkčiojimas ar mėšlungiškas krūpčiojimas. Toniniai-kloniniai traukuliai, arba didžioji epilepsija, sukelia pačius sunkiausius traukulių epizodus, kurių metu prarandama sąmonė, vyksta viso kūno traukuliai ir trūkčiojimas, kartais atsipalaiduoja šlapimo pūslė, sukandamas liežuvis.
Ištikus traukuliams žmogus gali nuskęsti ar padaryti avariją, kyla tam tikrų komplikacijų ir nėštumo metu, bei atsiranda emocinių problemų. Taip pat epilepsija turi dvi gyvybei pavojingas būkles. Epilepsinė būklė, kurios metu priepuolis trunka ilgiau nei 5 minutes, šios būklės metu padidėja negrįžtamos smegenų žalos tikimybė ir staigios mirties tikimybė. Kita pavojinga būklė yra staigi nepaaiškinama mirtis epilepsijos metu, tai labai reta komplikacija, kurios priežastis nežinoma, nuo šios komplikacijos miršta apie 1% sergančiųjų epilepsija.
Diagnostika
Epilepsijai diagnozuojama pagal paciento simptomus, jo neurologinį ištyrimą, galimi laboratoriniai tyrimai genetinei diagnostikai. Dažnai yra pasitelkiama elektroencefalografija (EEG), jos metu prie paciento galvos yra pritvirtinami elektrodai, kurie matuoja smegenų elektrinį aktyvumą. Šis tyrimas padeda nustatyti pakitusi smegenų aktyvumą. Įvairūs tomografiniai tyrimai, kaip kompiuterinė tomografija, magnetinio rezonanso tomografija ar pozitronų emisijos tomografija, gali padėti aptikti pakitimus ar galvos smegenų pažeidimus sukeliančius epilepsiją. Neuropsichologinis ištyrimas taip pat padeda nustatyti galvos smegenų lokalizaciją, kurioje kyla epilepsija.
Gydymas
Dažniausiai epilepsijai gydyti yra pasirenkamas medikamentinis gydymas. Daugumai sergančiųjų, kad išnyktų traukulių epizodai užtenka vartoti vieną prieštraukulinį vaistą. Kitiems gali prireikti vaistų kombinacijos. Daugiau nei pusę vaikų, kurie ilgą laiką nebepatiria epilepsijos epizodų, vėliau gali nutraukti medikamentų vartojimą ir gyventi gyvenimą be traukulių. Dauguma suaugusiųjų, kurie nepatiria epilepsijos epizodų keletą metų, taip gali nutraukti vaistų vartojimą. Tačiau tinkamas medikamentų ir jų dozės parinkimas yra sudėtingas uždavinys ir gali užtrukti.
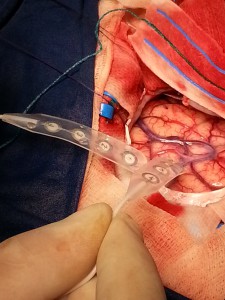
Chirurginis gydymas taikomas dažniausiai tuomet, kai diagnostiniai testai parodo jog epilepsijos židinys yra nedidelis ir lokalizuojasi smegenų srityje, kuri nėra atsakinga už svarbias ar gyvybines funkcijas. Operacijos metu epilepsijos židinys yra pašalinamas. Kartais kai židinio neįmanoma pašalinti, neurochirurgai gali padaryti pjūvius smegenyse, kurie sustabdytų traukulių plitimą į kitas smegenų sritis. Kartais žmonėms tenka vartoti prieštraukulinius vaistus ir po sėkmingos operacijos, tačiau galima sumažinti jų kiekį ar dozę. Renkantis chirurginį, reikia turėti omenyje jog operacija turi ir tam tikrą riziką, bei gali sukelti mąstymo pokyčius, šiuos aspektus reikia aptarti su neurochirurgu prieš operaciją.
Epilepsijos chirurginis gydymas
Daugelis gydytojų ir pacientų mano, kad epilepsijos chirurgija yra paskutinis gydymo būdas, kuris naudojamas, kuomet kiti gydymo būdai nepadeda. Tačiau tai yra netiesa. Daugelis ekspertų rekomenduoja ligonius, kuriems po antro ar trečio vaisto nuo epilepsijos įvedimo nesėkmės, įvertinti kaip galimus kandidatus epilepsijos chirurginiam gydymui. Kadangi tikimybė ligoniui pilnai nutraukti priepuolius praėjus gydymą trimis vaistais nuo epilepsijos siekia tik 5%.
Neretai epilepsijos priepuolius sukelia nežymūs smegenų žievės pakitimai, kuriuos galima saugiai pašalinti operacijos metu nesukeliant žmogui neurologinio deficito.
Tai ypač svarbu atsižvelgti, kuomet gydymas vaistais yra neefektyvus vaikų amžiuje. Diagnozavus aiškų epilepsijos priepuolius generuojantį židinį ir jį pašalinus vaikui nesikartojant priepuoliams galima mažinti medikamentų dozes, ar netgi visai juos nutraukti. Dėl ko gerėja vaiko tolimesnė raida.
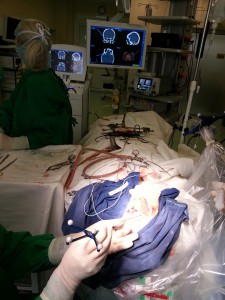
Kiekvieną ligonį sergantį atsparia gydymui vaistais forma įvertina epileptologas, jei jis galvoja, kad šis ligonis gali būti tinkamas epilepsijos chirurgijai sušaukiamas gydytojų konsiliumas susidedantis iš neurologo, neurochirurgo, neuroradiologo, neuropsichologo. Sudaromas tyrimų planas. Jums gali būti atlikta miego EEG su video monitoravimu, priepuolio metu registruojama EEG, galvos BMR pagal specialius protokolus įvertinant galimus smegenų patologinius pakitimus, PET, operaciniu būdu laikinai implantuoti EEG elektrodai. Ir tik įvertinus visus tyrimų rezultatus bei aptarus juos su ligoniu konsiliumas nusprendžia dėl chirurginio gydymo galimybės.
Epilepsijos chirurgijos tipai
Epilepsijos priepuolius nutraukiančios operacijos atliekamos, kuomet prieš operacinio ligonio ištyrimo metu nustatomas tikslus epilepsijos priepuolius generuojantys židinys, kurį galima saugiai visą pašalinti. Tai:
• Temporalinė rezekcija, dažniausia epilepsijos chirurgijos forma, kuomet ligoniui sergančiam temporaline epilepsija pašalinama dalis priekinės smilkininės skilties kartu su migdoliniu kūnu ir hipokampus. Šios chirurgijos pasekoje pasiekiami geriausi rezultatai pilnai nutraukiant epilepsijos priepuolius 70-80% ligonių. Tačiau, šios operacijos metu gali nukentėti atmintis, todėl būtinas detalus ligonio neuropsichologinis ištyrimas.
• Žievės patologinio židinio rezekcija, antra pagal dažnumą operacijų gydant epilepsiją chirurginiu būdų. Jos efektyvumas (t.y. pilnai padingsta epilepsijos priepuoliai) priklausomai nuo židinio lokalizacijos siekia 50-70%.
• Hemisferotomija – reta ir ypač sudėtinga operacija, kurios metu, dažniau mažiems vaikams atskiriamas epilepsijos priepuolius generuojantis pusrutulis nuo sveiko. Taip išsaugant sveikojo pusrutulio vytymasi. Plačiau apie šią atliktą operaciją mūsų sektoriuje.
Epilepsijos priepuolius lengvinančios operacijos atliekamos, kuomet epilepsijos priepuolius generuojantys židiniai yra abiejuose pusrutuliuose ar zonose, kuriose yra kalba, judėjimo kontrolė ar rega.
• Kalozotomija apsaugo nuo greito epilepsijos priepuolio išplytimo į abi pusrutulius atjungiant juos ties didžiaja smegenų jungtimi (corpus callosum). Paprastai ji atliekama per du etapus. Pirmu etapus atjungiama priekiniai 2/3 jungties, o nesant pakankam efektui po kurio laiko atjungiamas ir galinis 1/3 jungties. Ši operacijos rūšis labiausiai tinka ligoniams kenčiantiems nuo žalojančių kritimų priepuolių metų, ar dažnų su antrine generalizaciją priepuolių.
• Daugybinės subpialinės transekcijos atliekamos, kuomet epilepsijos židinys yra kalbos, judėjimą ar regą kontroliuojamose zonose. Jos metu atliekami nedideli labi tikslūs smegenų žievės įpjovimai nutraukiantys priepuolio plitimą.
• Klajoklio nervo (n.vagus) stimuliacija (VNS) atliekama, kuomet ligoniui negalima atlikti kitų epilepsijos chirurgijos formų. Jos metu ligoniu prie klajoklio nervo pritvirtinamas nuolatinis elektrodas, kuris pajungiamas prie neurostimuliatoriaus labai panašaus į širdies stimuliatorių.
Giliųjų branduolių stimuliacija (GSS) taip pat yra vienas iš galimų gydymo būdų. Jos metu elektrodai implantuojami į tam tikras sritis smegenyse ir sujungiami su stimuliatoriumi, kuris implantuojamas po raktikauliu. Elektrodų pagalba stimuliatorius siunčia silpnus elektrinius signalus į smegenis, kurie padeda sumažinti ar netgi pilnai nutraukti priepuolius. Tai gana efektyvus rezistentiškos epilepsijos gydymo metodas, kuomet ligoniui negalima epileptogeninio židinio šalinimo operacija.
(Deja, Lietuvoje GSS sergant epilepsija nekompensuojamas VLK, tačiau mūsų sektoriuje šias operacijas esame pasirengę atlikti)
Plačiau anglų kalba apie GSS efektyvumą : http://www.ncbi.nlm.nih.gov/pubmed/25663221